Patientenkolloquium am 17. Juni Bonner Uniklinik berät zu Prostata-Krebs
Bonn · Beim nächsten Patientenkolloquium des Universitätsklinikums Bonn am Donnerstag geht es um Prostatakrebs. Für eine erfolgreiche Behandlung müssen die unterschiedlichen Fachärzte eng zusammenarbeiten.
Jedes Jahr erhalten bundesweit mehr als 61 000 Männer die Diagnose Prostatakrebs. Und für viele Betroffene verbindet sich mit dem ersten Schock auch eine tiefe Verunsicherung. Denn die häufigste Krebsart beim Mann variiert stark, was Heilungschancen und Verlauf betrifft. Doch wie ist die eigene Erkrankung einzuordnen: als Haustier- oder als Raubtierkrebs?
Aus Sicht des Patienten eine lebenswichtige Frage. Professor Manuel Ritter (Direktor der Klinik für Urologie und Kinderurologie) jedoch sieht diese Unterscheidung kritisch. „Die Bandbreite beim Prostatakrebs ist extrem groß. Das darf man nie vergessen und deshalb die Gefahr aggressiver Tumore unterschätzen“, warnt er. Das Prostatakarzinom gilt mit einem Durchschnittsalter der Patienten von 72 Jahren zwar als Erkrankung des reiferen Mannes. Doch es gibt auch Jüngere mit aggressiven Tumoren.
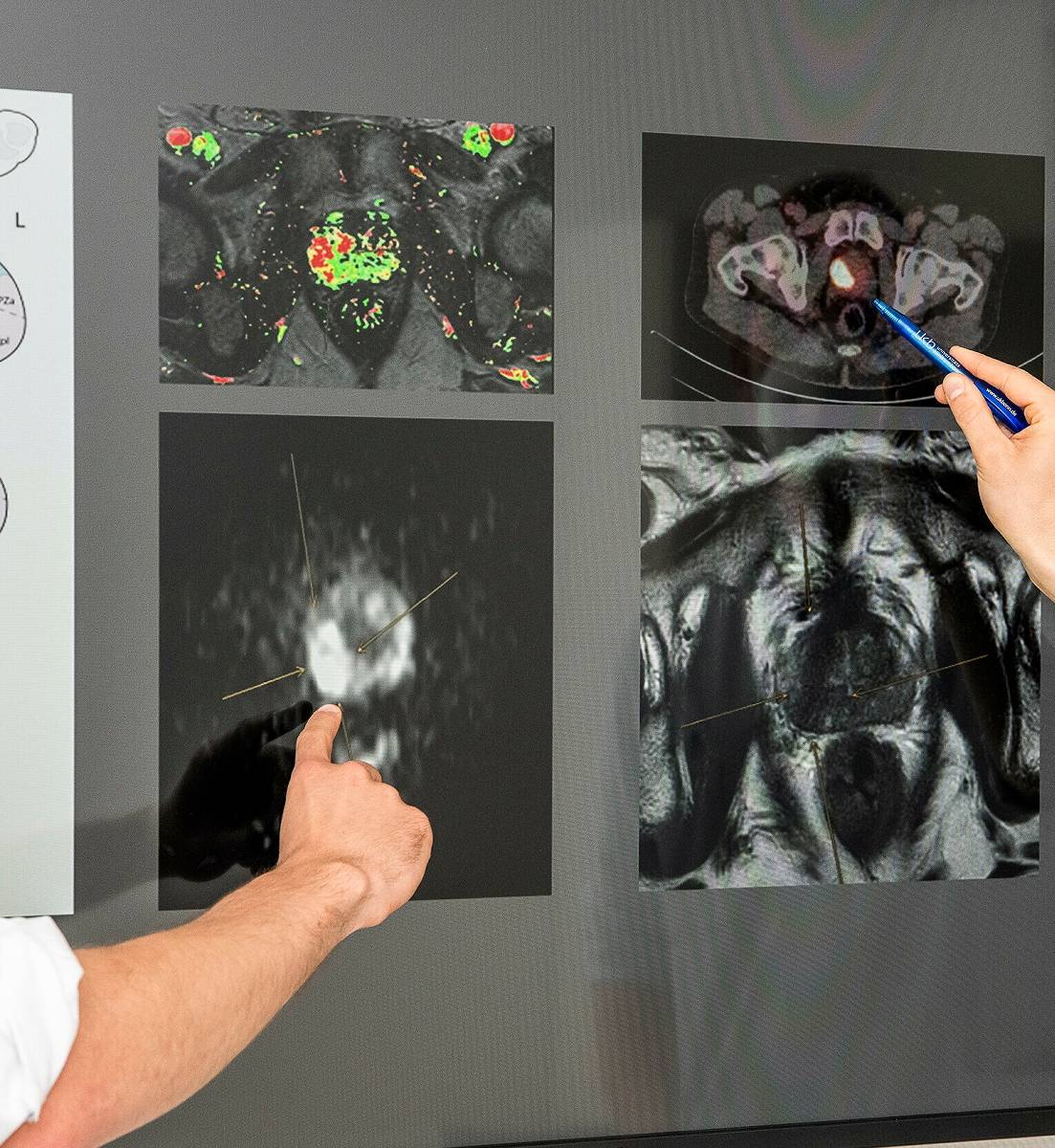
Ein Karzinom der Vorsteherdrüse genau zu lokalisieren (siehe Text unten), es molekular zu charakterisieren und gezielt zu behandeln, erfordert ein interdisziplinäres Vorgehen. So werden beim nächsten Patientenkolloquium des Universitätsklinikums Bonn am Donnerstag, 17. Juni, von 18 bis 20 Uhr (wieder in Form einer öffentlichen Zoom-Konferenz) erstmals fünf Experten teilnehmen, um dort gemeinsam moderne Methoden der Diagnostik und Therapie des Prostatakarzinoms vorzustellen.
Dazu gehören neben Ritter auch Professor Frank Giordano (Direktor der Klinik für Strahlentherapie und Radioonkologie), Professor Markus Essler (Direktor der Klinik für Nuklearmedizin), Privatdozent Dr. Darius Dabir (Oberarzt der Klinik für Diagnostische und Interventionelle Radiologie) sowie Professor Glen Kristiansen (Direktor des Instituts für Pathologie). Sie verstehen sich als fachübergreifendes Team und beziehen deshalb auch ihre niedergelassenen Kollegen mit ein.
Tumorzellen teilen sich viel schneller als gesunde
Zur Versorgung von Patienten mit komplexen Befunden hat Ritter Ende 2019 – einer Richtlinie des Gemeinsamen Bundesausschusses folgend und gemeinsam mit der Verwaltung des UKB – die „Ambulante spezialfachärztliche Versorgung“ (ASV) von urologischen Tumoren eingerichtet. Ziel ist, die bereits bestehende Verknüpfung zwischen ambulanter und stationärer Behandlung sowie zwischen den Sektoren weiter zu verbessern und Patienten mit komplexen Krankheitsbildern in diesem Netzwerk optimal behandeln zu können. Die niedergelassenen Fachärztinnen und -ärzte haben seitdem zusätzlich die Möglichkeit, ihre Patienten in der webbasierten urologischen Tumorkonferenz vorzustellen.
„Diese Zusammenarbeit ist uns sehr wichtig. Denn gerade diese Kollegen sind es, die ihre Patienten zu uns schicken und sie im Anschluss weiterbehandeln“, betont Giordano. „Unser Therapieplan ist nicht als Anordnung, sondern vielmehr als Empfehlung zu verstehen. Die Entscheidung darüber trifft letztlich der Patient.“ Grundlage dafür ist eine umfassende und gründliche Diagnostik nach den derzeitigen technischen Standards. So besitzt die Klinik für Nuklearmedizin auf dem Campus Venusberg einen neuen digitalen Scanner für die Positronen-Emissions-Tomografie (PET). Professor Essler erklärt, wie diese Bildgebung funktioniert, die als PET-CT auch mit einer Computertomografie kombiniert werden kann: „Wir können einen Tumor lokalisieren, indem wir seine Stoffwechselaktivität sichtbar machen.“ Intravenös verabreichte und radioaktiv angereicherte Zuckermoleküle – Radiopharmakon oder auch „Tracer“ genannt – zeigen diese Aktivität an. „Denn Tumorzellen teilen sich viel schneller als gesunde und benötigen dafür auch viel mehr Energie“, erklärt Essler.
„Neben einem exzellenten Gewebekontrast bietet uns die Magnetresonanztomographie die Möglichkeit, Gewebe zu charakterisieren“, sagt Dabir. „So können wir Tumoren nicht nur anhand ihrer Form, sondern auch anhand ihres Kontrastmittelanreicherungsverhaltens und einer eingeschränkten Molekularbewegung im Tumorgewebe ausfindig machen.“ Mit Hilfe dieser „multiparametrischen“ Bildgebung lassen sich selbst kleinste Tumoren detektieren. Um Proben eines Karzinoms zu entnehmen, kommt die mpMRT-basierte Fusionsbiopsie zum Einsatz (siehe Text unten).
Diese Gewebeproben werden anschließend im Institut für Pathologie untersucht. „Wir beurteilen die Tumorzellen anhand ihrer morphologischen, aber auch molekularen Eigenschaften“, sagt Kristiansen. Besitzen bösartige (maligne) Zellen noch Ähnlichkeit mit den gesunden, wird das Karzinom voraussichtlich langsam wachsen. Doch je undifferenzierter die Krebszellen sind, desto aggressiver ist der Tumor und desto höher die Wahrscheinlichkeit, dass er früh metastasiert (in andere Organe streut). „Wir analysieren, wie er genetisch aufgestellt ist und wo man ihn an besten treffen kann“, beschreibt Kristiansen das Vorgehen. Das molekulare Profil von Tumorzellen spielt auch beim Monitoring des Karzinoms unter regelmäßiger nuklearmedizinischer Kontrolle eine Rolle. Es wird außerdem zur Beurteilung von Metastasen angefordert.
Behandelt werden Prostatakarzinome je nach Art und Ausprägung mit Stahl oder Strahl, also Operation oder Bestrahlung. Dabei achten Ritter und sein Team in der urologischen Chirurgie darauf, umliegende Nerven zu schonen. Die meisten Eingriffe dort werden mittlerweile minimalinvasiv, mit dem robotischen Operationssystem DaVinci vorgenommen. „Das ist für uns Routine. Unsere therapeutische Qualität hängt jedoch neben unseren operativen Fähigkeiten auch sehr von der diagnostischen Leistung ab“, fügt Ritter hinzu. „An dieser Schnittstelle arbeiten wir deshalb Hand in Hand.“
„20 Prozent der Prostatatumore stellen auch uns vor größere Herausforderungen“
„Wichtig ist uns, für jeden Patienten in jedem Stadium seiner Erkrankung das richtige Therapiekonzept zu finden“, führt Giordano aus. Und diese Möglichkeiten bestehen auch bei bereits fortgeschrittenem Prostatakrebs. „Auch wenn schon Metastasen vorliegen, wenden wir kurative (auf Heilung zielende) Konzepte an, da wir mittlerweile alle Arten und Lokalisationen von Metastasen sehr effizient mit neuartigen Bestrahlungstechniken wie der stereotaktischen Radiochirurgie behandeln können.“ Auch im medikamentösen Bereich gibt es Fortschritte. Zum Beispiel durch das neu zugelassene Olaparib aus der Gruppe der PARP-Inhibitoren. Dabei handelt es sich um Hemmstoffe des Enzyms Poly-ADP-Ribose-Polymerase, die verhindern, dass Krebszellen einen durch Zytostatika versuchten Schaden an ihrer DNA reparieren. Das Präparat ist mittlerweile fester Bestandteil uroonkologischer Tumortherapie.
Patienten mit metastasiertem Prostatakarzinom und trotz Hormon- oder Chemotherapie fortschreitender Erkrankung können von der palliativen Lutetium-177-PSA-Therapie profitieren, die in der Nuklearmedizin angewendet wird. Das Prostata-spezifische Membranantigen (PSA) – ein Eiweißkörper, der auf der Zelloberfläche von Prostatakarzinomzellen vermehrt vorhanden ist – dient als Andockstelle für das radioaktive Nuklid Lutetium, dessen Strahlung direkt an den Tumorzellen wirkt.
„20 Prozent der Prostatatumore stellen auch uns vor größere Herausforderungen“, zieht Giordano Bilanz. „Dort gehen wir die Extrameile: mit allem, was uns zur Verfügung steht.“ So hat das UKB, schließt Kristiansen, „gerade bei Prostatakarzinomen des jüngeren Mannes heute einen Ruf als Leuchtturm“.